1. ¿Qué es la osteoporosis?
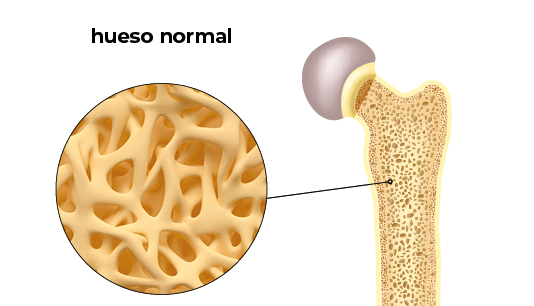
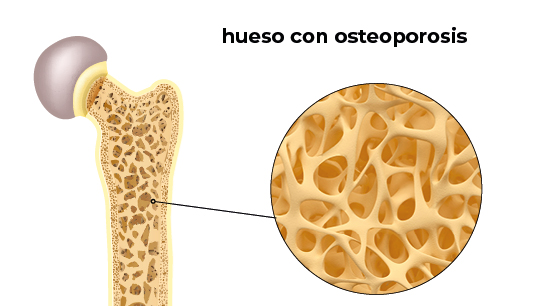
La osteoporosis es una enfermedad esquelética en la que se produce una disminución de la densidad de masa ósea. La masa ósea es la cantidad de hueso que presenta una persona en su esqueleto en un momento de su vida y depende de muchos factores, entre ellos la edad, el sexo y la raza. Así, los huesos se vuelven más porosos, aumenta el número y el tamaño de las cavidades o celdillas que existen en su interior, son más frágiles, resisten peor los golpes y se rompen con mayor facilidad.
El hueso es tejido vivo que se descompone y reemplaza constantemente. La osteoporosis ocurre cuando la generación de hueso nuevo es más lenta que la pérdida de hueso viejo.
2. ¿Cómo se diagnostica?
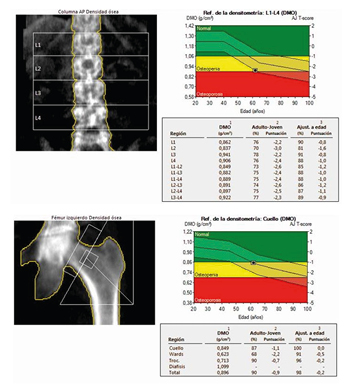
Al ser la osteoporosis una enfermedad que no va a dar ninguna sintomatología hasta que se produce la fractura, en el diagnóstico se debe valorar adecuadamente la existencia de los factores de riesgo a partir de un buen historial y la correcta exploración física, mediante la realización de una serie de exploraciones complementarias que se consideren necesarias.
Si se espera a la aparición de la fractura se cometería un grave error. Se trata de detectar precozmente la enfermedad para llevar a cabo una prevención adecuada y una estrategia de tratamiento encaminada a reducir el riesgo de fractura.
Historial médico
Se preguntará siempre por los antecedentes personales y familiares, con especial atención a la existencia o no de fracturas y a una serie de enfermedades y tratamientos relacionados con la osteoporosis.
-
- Antecedentes personales: Fracturas, menopausia precoz (< 45 años), enfermedades (diabetes, artritis reumatoide, hiperparatiroidismo, trasplantes, insuficiencia renal crónica, EPOC, etc.), tumores (próstata, linfomas, mieloma múltiple), tratamientos, hábitos (alcohol, tabaco), nutrición, ejercicio, etc.
- Antecedentes familiares: Fracturas
Exploración física y factores de riesgo
Una buena exploración física va a informar adecuadamente sobre la existencia o no de los factores de riesgo:
- edad y sexo
- peso (IMC < 19)
- talla (cifosis, pérdida altura)
- equilibrio
- fuerza muscular
- vista
- oído
- riesgo de caídas
- deterioro cognitivo
- tensión arterial (hipotensión)
- auscultación cardiaca (soplos, arritmias, etc.)
- valoración de signos de osteoporosis secundaria (signos de hepatopatía, estrías, signos de hipertiroidismo, taquicardia, etc.)
Se debe examinar la columna para detectar posibles deformidades de la misma y la existencia de malas posturas.
Análisis de sangre y orina
Se realizarán los correspondientes análisis para descartar o valorar otras enfermedades causantes de fragilidad ósea y para obtener valores de parámetros tan importantes como la vitamina D y hormona paratiroidea que orienten al médico sobre el diagnóstico.
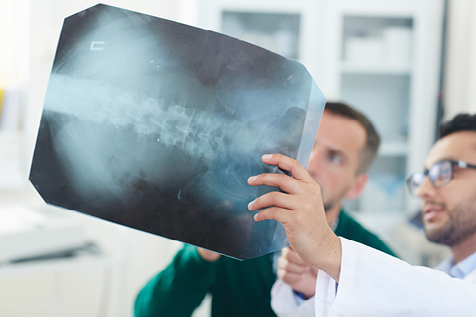
Radiografía de columna dorso-lumbar
Aunque la radiografía no es útil para el diagnóstico de la osteoporosis, sí va a ser de gran utilidad para detectar deformidades vertebrales o los antecedentes de otras fracturas.
Es indudable, que, si se ha sufrido una fractura por fragilidad, la radiología va a ser demostrativa y diagnóstica.
En la radiografía, el médico buscará signos de disminución de la densidad ósea, conocida por osteopenia, aunque se requiere una pérdida de más del 30% para que se manifieste en la radiografía convencional, existiendo una gran inflencia de factores técnicos al evaluarla.
3. ¿Es una enfermedad frecuente?
Esta enfermedad afecta principalmente a mujeres después de la menopausia, Los niveles bajos de hormonas sexuales tienden a debilitar los huesos. La reducción de los niveles de estrógeno en las mujeres menopáusicas es uno de los mayores factores de riesgo para la osteoporosis. aunque también puede hacerlo antes o afectar a hombres, adolescentes e incluso niños.

Siendo difícil de indicar con seguridad la prevalencia de esta enfermedad, podríamos deducir de los diferentes estudios realizados que afecta al:
35% de las mujeres mayores de 50 años
52% de las mayores de 70
Se estima que, en España, alrededor de 2.500.000 mujeres mayores de 50 años, padecen osteoporosis, lo que implica que una de cada tres mujeres y uno de cada cinco varones mayores de 50 años va a sufrir una fractura por fragilidad a lo largo de su vida.
Osteoporosis del varón
En los últimos años ha aumentado el interés en el estudio de la osteoporosis del varón, aunque los estudios sobre la misma siguen siendo escasos e incluyen un número muy inferior de sujetos que los realizados en la osteoporosis posmenopáusica (Guía SEIOMM, 2015).
La osteoporosis del varón es una condición con una alta prevalencia de osteoporosis secundaria (40-60% en menores de 70 años).
Las fracturas osteoporóticas del varón se caracterizan por una mayor morbimortalidad con respecto a la mujer.

4. ¿Por qué se produce?
En el interior del hueso se producen durante toda la vida numerosos cambios metabólicos, alternando fases de destrucción y formación de hueso. Estas fases están reguladas por distintas hormonas, la actividad física, la dieta, los hábitos tóxicos y la vitamina D, entre otros factores.
En condiciones normales, una persona alcanza a los 30-35 años una cantidad máxima de masa ósea (“pico de masa ósea”). A partir de ese momento, existe una pérdida natural de masa ósea.
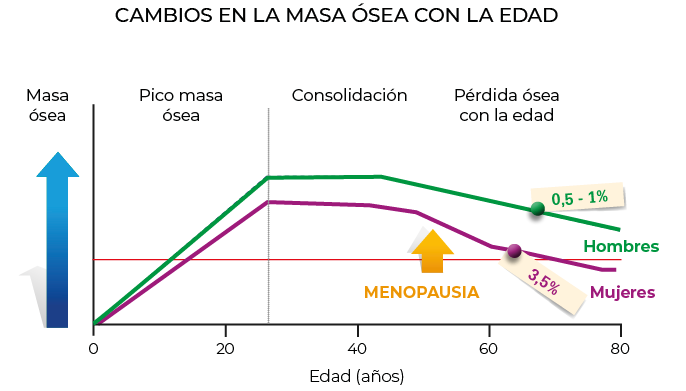
Las mujeres tienen más frecuentemente osteoporosis por varios motivos:
- Su pico de masa ósea suele ser inferior al del varón.
- Con la menopausia se acelera la pérdida de hueso (osteoporosis posmenopáusica).
Existen muchas otras causas de osteoporosis como:
- Alcoholismo
- Fármacos (glucocorticoides, tratamiento hormonal utilizado para el tratamiento de cáncer de mama y de próstata…)
- Enfermedades inflamatorias reumáticas
- Enfermedades endocrinas
- Enfermedades hepáticas
- Insuficiencia renal
5. ¿Cuáles son las consecuencias?
La osteoporosis se denomina epidemia silenciosa porque no manifiesta síntomas hasta que la pérdida de hueso es tan importante como para que aparezcan fracturas.
Fracturas
Las fracturas más comunes son:

FRACTURAS VERTEBRALES
Son las fracturas osteoporóticas más frecuentes (44%):
Una de cada 5 mujeres mayores de 50 años tiene al menos 1 fractura vertebral.
Las fracturas vertebrales suelen pasar desapercibidas, ya que la mayoría son asintomáticas o provocan unas molestias que pueden ser diagnosticadas como “dolores de columna”. Suelen ser un hallazgo casual al realizarse una radiografía de tórax, abdomen o raquis, efectuada por cualquier otra causa.

Saber más
Fractura por compresión
En algunos casos, las fracturas de la columna vertebral pueden ocurrir aunque no te hayas caído. Los huesos que componen la columna vertebral (vértebras) pueden debilitarse hasta el punto de contraerse, lo cual puede ocasionar dolor de espalda, pérdida de estatura y una postura encorvada hacia adelante.

Las fracturas vertebrales constituyen un importantísimo factor de riesgo de aparición de nuevas fracturas. Así llegan a multiplicar por 4,4 el riesgo de sufrir una nueva fractura vertebral, o a duplicar el riesgo de sufrir una fractura de cadera, o en cualquier otro lugar del esqueleto.

FRACTURAS DE LA MUÑECA
Fractura de Colles o extremo distal del radio. Es la más temprana y supone el 14% de las fracturas osteoporóticas:
Afecta sobre todo a mujeres (85%)

FRACTURAS DE CADERA
La fractura de cadera tiene especial importancia ya que se considera un acontecimiento grave debido a que requiere intervención quirúrgica, ingreso hospitalario y supone para el paciente una pérdida de calidad de vida, aunque sea por un periodo corto de tiempo.
Estas fracturas aumentan con la edad (más frecuente en mujeres), produciéndose unos 15 años después de las fracturas de muñeca y vertebrales:
Constituye el 20% de las fracturas osteoporóticas