ARTRITIS
REUMATOIDE
¿Qué es la Artritis Reumatoide?
La artritis es la inflamación de las articulaciones que genera dolor, hinchazón y sensación de entumecimiento o rigidez. Estos síntomas pueden durar solo unos días o semanas, en cuyo caso se trataría de artritis aguda, o bien durar meses o años, que sería artritis crónica.
La artritis reumatoide (AR) es una enfermedad inflamatoria crónica autoinmune, en la cual el sistema inmunológico reacciona por error contra tejidos del propio cuerpo.
Afecta preferentemente a las articulaciones de forma simétrica (las articulaciones derecha e izquierda del cuerpo), pero también puede dañar los órganos internos, por lo que debe considerarse como una enfermedad sistémica o que afecta a todo el cuerpo.
¿Son lo mismo artritis reumatoide y artrosis?
Artritis y artrosis no son lo mismo, a pesar de que ambas son enfermedades reumáticas crónicas y degenerativas, tienen orígenes distintos y, por lo tanto, deben tratarse de forma diferenciada.
La artrosis es una enfermedad degenerativa y crónica, que afecta las articulaciones y consiste en la pérdida de cartílago. Esto provoca que los huesos se rocen y se vayan desgastando.
Persona sana

Artrosis

Artritis reumatoide

¿Cuáles son los factores de riesgo?
Artrosis y artritis reumatoide comparten circunstancias que favorecen la aparición y evolución de la enfermedad. Sin embargo, otros factores de riesgo son distintos:
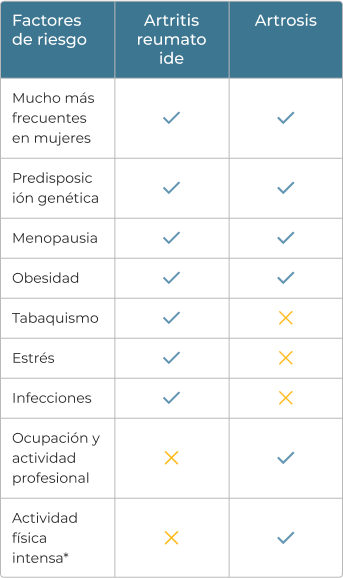
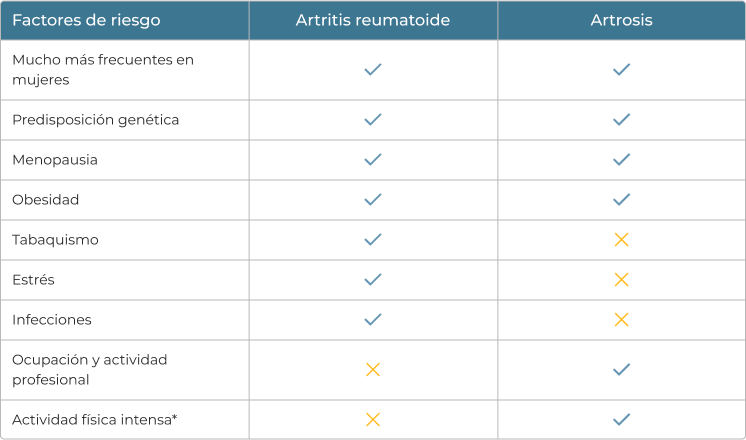
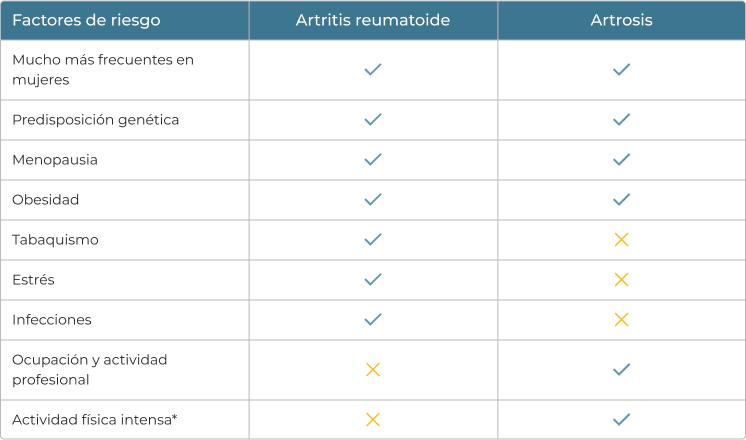
*Los movimientos repetitivos y la sobrecarga de las articulaciones favorecen el desgaste del cartílago articular.
¿Por qué se produce la inflamación?
La artritis o inflamación de las articulaciones se produce porque unas células del sistema inmunitario (linfocitos) atacan la membrana sinovial que recubre las articulaciones.
Si la inflamación se mantiene a lo largo del tiempo, puede conducir a la destrucción articular y a la invalidez progresiva.
¿A qué articulaciones afecta?
Las manifestaciones articulares son consecuencia de la propia inflamación y de las lesiones que se van produciendo a medio y largo plazo. Por ello, son la expresión más característica de la artritis reumatoide: siempre están presentes, aunque varían en su localización, intensidad y evolución.
Por orden de frecuencia, las articulaciones más afectadas son las de:
- Manos y pies
- Tobillos y rodillas
- Hombros y articulaciones claviculares
- Codos y muñecas
- Articulaciones de la zona cervical de la columna vertebral
- Caderas
Frecuencia de la enfermedad
Esta enfermedad afecta principalmente a mujeres después de la menopausia, aunque también puede hacerlo antes o afectar a hombres, adolescentes e incluso niños.

3 mujeres por cada hombre
padecen AR
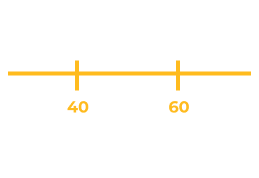
40-60 años
es más frecuente su inicio
300.000 afectados
en España (1,07% de la población)

20.000 nuevos casos
diagnosticados cada año en España
Pese a estas estadísticas, la AR puede aparecer en cualquier período de la vida, incluso en la infancia o la adolescencia.
Principales factores de riesgo
La artritis reumatoide (AR) es consecuencia de modificaciones en el comportamiento del sistema inmune (autoinmunidad) por la interacción entre varios factores y a través de mecanismos que aún no se conocen por completo.
Incrementan el riesgo de desarrollar la enfermedad. Según las últimas investigaciones, son varios los genes involucrados en el origen de la AR.
Esto no significa que sea una enfermedad hereditaria, sino que ciertas variantes en algunos genes predisponen a padecerla. Por eso algunas familias cuentan con varias personas afectadas. Pero una persona puede ser portadora de algún rasgo genético potencialmente favorecedor de AR y no desarrollar la enfermedad.
Tabaquismo
El tabaco es el factor ambiental que puede contribuir mayoritariamente a la aparición de la AR.
Así, los fumadores tienen más riesgo de padecer la enfermedad. Esto puede deberse a que el tabaco puede modificar algunas proteínas humanas que, de esta manera, se convierten en objetivos que nuestro sistema inmune pretende eliminar, provocando una respuesta autoinmune.
Aunque el clima y la humedad no aumentan el riesgo de artritis reumatoide, algunos cambios climáticos, y en particular cuando el tiempo empeora, hacen que cualquier articulación dañada por esta o por otra enfermedad sea más dolorosa.
Es posible que algunos microorganismos, como ciertos virus o los gérmenes causantes de la enfermedad periodontal (inflamación crónica de las encías) puedan desencadenar la respuesta autoinmune que caracteriza la AR.
Principales síntomas
Además de molestias en las articulaciones, la artritis reumatoide (AR) puede producir estos síntomas:
Articulaciones
Fatiga
Inapetencia
Cambios de peso
Fiebre de baja temperatura
Nódulos reumatoides
Otras afectaciones:
Ante la aparición de cualquiera de estos síntomas, acuda a su médico.
Cómo se diagnostica
La artritis reumatoide (AR) puede resultar difícil de diagnosticar en las etapas tempranas, ya que comparte signos y síntomas tempranos con muchas otras enfermedades y no hay un análisis de sangre o hallazgo físico que confirme el diagnóstico.
1. Exploración fisica
2. Análisis de sangre
3. Pruebas de diagnóstico por imágenes
- Durante la exploración física, el médico revisa las articulaciones para detectar hinchazón, enrojecimiento y temperatura. También puede evaluar los reflejos y fuerza muscular.
- Las personas con artritis reumatoide suelen tener una alta velocidad de sedimentación globular (VSG, también conocida como tasa de sedimentación) o de nivel de proteína C reactiva, lo que indica la presencia de un proceso inflamatorio en el cuerpo. Otros análisis de sangre comunes buscan anticuerpos reumatoideos y antipéptidos cíclicos citrulinados.
- Las imágenes de las radiografías pueden ayudar a detectar la AR, aunque al inicio de la enfermedad pueden ser imágenes prácticamente normales y suelen ser más útiles cuando esta progresa. Para confirmar el diagnóstico, en algunos casos el médico necesita otras exploraciones complementarias, como una tomografía computarizada (TC/TAC), una resonancia magnética (RM) o un análisis del líquido articular (o líquido sinovial).
Tratamiento
La artritis reumatoide (AR) es una enfermedad crónica provocada por diferentes causas y mecanismos que no son completamente conocidos, por lo que su tratamiento es complejo y prolongado.
Actualmente, los tratamientos disponibles no permiten curar la AR, aunque sí aliviar de manera notable la intensidad de las manifestaciones, reducir o incluso frenar la actividad inflamatoria y prevenir las secuelas de las fases avanzadas.
¿Qué tipos de tratamientos farmacológicos existen?
Los analgésicos y antiinflamatorios, que disminuyen el dolor y la inflamación, se encuentran entre los más utilizados, en particular los antiinflamatorios no esteroideos (AINE) y los corticoides.
Son los fármacos más importantes en el tratamiento de AR. Su acción tiende a detener la actividad inflamatoria, por lo que pueden mejorar el curso de la enfermedad.
Los FAME se suelen utilizar durante períodos prolongados de tiempo, o incluso durante toda la vida, ya que se intenta conseguir la «remisión clínica», es decir, interrumpir la actividad inflamatoria causante de las lesiones.
Los denominados FAME «biológicos» y los llamados FAME «target o dirigidos» han supuesto un avance determinante en el tratamiento de la AR.
Gracias a la combinación de los FAMEs, hoy en día se está consiguiendo una importante mejora en el pronóstico de AR.
IMPORTANTE
La correcta administración del fármaco es imprescindible para controlar adecuadamente la enfermedad. Debe cumplir con la pauta fijada por su médico y no realizar cambios en la medicación sin consultarle porque pueden afectarle negativamente al control y evolución de la enfermedad.
¿Cuáles son los objetivos del tratamiento y su evolución?
El objetivo del tratamiento es la remisión, que significa ausencia o mínima actividad de la enfermedad. Los FAME han hecho posible que las personas alcancen y conserven el estado de remisión y disfruten una buena calidad de vida al tiempo que manejan su artritis.
Actualmente, los tratamientos disponibles han permitido reducir mucho la necesidad de intervenciones quirúrgicas en pacientes con AR. No obstante, si el paciente presenta una articulación especialmente dañada, se puede plantear la necesidad de algún tipo de cirugía reparadora.
Llegado el momento oportuno, el reumatólogo informará sobre estas posibilidades de tratamiento.
Recomendaciones generales
En caso de padecer artritis reumatoide, lo más recomendable es seguir el consejo del médico y tomar los medicamentos según lo pautado. Además, es recomendable seguir estas medidas:

1. Controlar el dolor
Para evitar que el dolor empeore, se debe cambiar el nivel de actividad, evitando la sobrecarga y se recomienda cambiar la posición con frecuencia. Además, se deben buscar herramientas y utensilios adecuados diseñados para personas con artritis, así como equilibrar los períodos de descanso y actividad durante el día.

2. Cuidar el estilo de vida
Es importante dormir lo suficiente, llevar una alimentación saludable y estar lo más activo posible físicamente, adelgazar unos kilos en caso de tener obesidad para aliviar la presión sobre las articulaciones y, si se es fumador, pedir ayuda al médico de cómo dejarlo.

3. Cuidar la alimentación
Como norma general debe seguirse una dieta variada, comer un poco de todo y en cantidades moderadas.
Es importante el consumo de leche y derivados lácteos por su aporte de calcio. Además, pueden ayudar suplementos nutricionales como los ácidos grasos poli-insaturados Omega-3.

4. Hacer ejercicio físico
El ejercicio moderado ayuda a mantener flexibles las articulaciones y a aumentar la fortaleza y el vigor, así como a mejorar el funcionamiento de corazón y pulmones. En caso de artritis, debe procurarse ser físicamente activo 30 minutos casi todos los días. Son una buena opción los ejercicios dentro del agua.
Referencias bibliográficas consultadas
- CONARTRITIS. Coordinadora nacional de artritis. www.conartritis.org
- Fundación española de Reumatología. www.inforeuma.com
- Arthritis Foundation. http://espanol.arthritis.org/espanol/ Guía de la alimentación saludable para atención primaria y colectivos ciudadanos. Sociedad española de nutrición comunitaria. SENC. Disponible en: https://www.nutricioncomunitaria.org/es/noticia/guia-alimentacion-saludable-ap
- Sociedad española de reumatología (SER). www.ser.es
- Grupo de trabajo de la GUIPCAR. Guía de Práctica Clínica para el Manejo de Pacientes con Artritis Reumatoide. Madrid. Sociedad Española de Reumatología. 2019. ISBN 978-84-09-08450-0.
- Gerlag DM, Raza K, van Baarsen LG, Brouwer E, Buckley CD, Burmester GR, et al. EULAR recommendations for terminology and research in individuals at risk of rheumatoid arthritis: report from the Study Group for Risk Factors for Rheumatoid Arthritis. Ann Rheum Dis. 2012;71(5):638-41.

¿Quieres saber más?
Accede a nuestro apartado de recursos donde encontrarás material descargable sobre artritis reumatoide
